Inleiding
Migraine is een veelvoorkomende aandoening die mensen ernstig kan beperken in hun functioneren. In 2017 waren 273.000 mensen met migraine bekend bij de huisarts, waarvan 213.200 vrouw was. De piekleeftijd is tussen 45 en 54 jaar.1 Andere populatiegebaseerde onderzoeken, zoals de review van Stovner et al., noemen een prevalentie van 17,6% bij vrouwen en 8% bij mannen.2 Er is een sterk verband tussen migraine en oestrogenen. Daarnaast is migraine geassocieerd met depressie en CVA’s.1
Sinds 1991 zijn de triptanen op de markt, die bij acute aanvallen kunnen worden ingezet als paracetamol en NSAID’s niet werken. Als profylaxe worden onder andere propranolol, topiramaat, valproïnezuur en candesartan gebruikt. Een nieuwe ontwikkeling is fremanezumab, een monoclonaal antilichaam dat een van de neuropeptiden remt die een rol lijkt te spelen in het ontstaan van migraine.
In dit artikel worden oorzaken en verschijnselen besproken, en hoe migraine kan worden onderscheiden van andere vormen van hoofdpijn. Daarnaast komen aanvalsbehandelingen en profylactische behandelingen, triggers en leefstijlinterventie aan de orde. Tenslotte wordt ingegaan op nieuwe ontwikkelingen op het gebied van medicatie en onderzoek, en volgt casuïstiek die in een FTO besproken kan worden.
Ziektebeeld
Inleiding
Migraine wordt gekenmerkt door matige tot heftige aanvalsgewijze eenzijdige hoofdpijn, met of zonder aura, en gaat vaak gepaard met misselijkheid, braken en een intolerantie voor licht en geluid. Inspanning maakt de hoofdpijn erger.3
Bij 15 tot 25% van de mensen met migraine wordt een aanval voorafgegaan door een aura.3 Aura’s ontwikkelen zich in 5 minuten en duren niet langer dan 60 minuten. Migraineaanvallen korter dan 4 uur of langer dan 72 uur pleiten tegen de diagnose migraine. Bij kinderen zijn de aanvallen vaak wel korter, van 30 minuten tot 48 uur, maar het klinisch beloop lijkt op dat van volwassenen. Menstruele migraine gaat over het algemeen niet gepaard met een aura.
De NHG-Standaard Hoofdpijn geeft een goed overzicht van de verschillende soorten hoofdpijn, de alarmsymptomen en de behandelmogelijkheden. De diagnose en behandeling van migraine kan in de huisartsenpraktijk gebeuren. Bij twijfel aan de diagnose, een veranderend beeld of als er niet wordt gereageerd op de bekende preventieve medicatie, is een doorverwijzing naar de neuroloog op zijn plaats.3
Epidemiologie
Migraine is een frequent voorkomend ziektebeeld. De prevalentie van migraine, bekend in de huisartspraktijk, is te zien in figuur 1. Populatie gebaseerd Europees onderzoek noemt prevalenties van 17,6% bij vrouwen en 8% bij mannen.2 Dit zou betekenen dat 1,5 miljoen Nederlandse vrouwen migraine hebben, waarvan slechts 14% naar de huisarts gaat. Van de 0,7 miljoen mannen zou slechts 8% naar de huisarts gaan.
Dit verschil in prevalentie wordt ook gemeld door Nederlandse onderzoekers.4 Mensen met hoofdpijn gaan pas naar de huisarts als ze angstig of ongerust zijn, of vragen hebben over medicatie. Misschien is één van de oorzaken hiervan dat de eerste stappen in de behandeling van migraine, paracetamol en NSAID’s, niet per se door de huisarts voorgeschreven hoeven te worden. Ook het advies om rust te nemen in een donkere kamer, kennen veel mensen.
Als huisarts is het van belang de hulpvraag te achterhalen; de meeste mensen met migraine komen met hun migraine niet bij de huisarts, dus waarom deze patiënt wel? Wat is zelf al geprobeerd? Wat is er veranderd?

Figuur 1 Prevalentie van migraine in de huisartspraktijk, per leeftijdscategorie, 2017.
Bron: volksgezondheidenzorg.info1
Bij migraine is sprake van een erfelijke component. Eerstegraadsfamilieleden van een patiënt met migraine met aura hebben een 3,8 maal grotere kans op migraine met aura vergeleken met personen zonder eerstegraadsfamilieleden met migraine met aura. Het risico op migraine zonder aura is bij hen niet verhoogd. Eerstegraadsfamilieleden van een patiënt met migraine zonder aura hebben een 1,9 maal grotere kans op migraine zonder aura en een 1,4 maal grotere kans op migraine met aura.5,6
Pathofysiologie
Via deze link vindt u een filmpje waarin de pathofysiologie van migraine duidelijk wordt uitgelegd.
Oestrogeen speelt een rol in het ontstaan van migraine, het mechanisme hierachter is echter nog niet geheel bekend.7 Meer vrouwen dan mannen hebben last van migraine. Dat meer vrouwen last van migraine hebben, heeft waarschijnlijk te maken met fluctuerende oestrogeenspiegels. Recent werd in een onderzoek vastgesteld dat mannen met migraine een verhoogd oestrogeengehalte hebben, ook als rekening werd gehouden met oestrogeenverhogende factoren als overgewicht.8
Uit uitgebreid beeldvormend onderzoek met behulp van MRI bleek dat bij patiënten met migraine met aura vaker subklinische infarctjes in met name het occipitale stroomgebied hadden plaatsgevonden vergeleken met patiënten met migraine zonder aura. Ook waren er vaker afwijkingen in de hersenstam en was bij vrouwen vaker sprake van witte stof afwijkingen. Bij een hogere aanvalsfrequentie waren meer afwijkingen gevonden. Ook was vaker sprake van flauwvallen en orthostatische problemen.9
Migraine met aura geeft een tweemaal verhoogde kans op een CVA. Roken en pilgebruik verhogen dit risico nog meer. Het is belangrijk hier rekening mee te houden bij de behandeling, als bijvoorbeeld gekozen wordt voor het doorslikken van de pil bij menstruele migraine.3
Uitlokkende factoren
Migraine ontstaat door een reactie van de hersenen op bepaalde prikkels bij mensen die daar gevoelig voor zijn. Erfelijke aanleg bepaalt de prikkeldrempel. Prikkeldrempel verlagende factoren zijn deels beïnvloedbaar, zoals extreme vermoeidheid, ontspanning na stress, te vaak en te veel pijnstillers, cafeïnehoudende dranken en menstruatie.10
Michel Ferrari, expert op het gebied van migraine, neemt stelling tegen het idee dat migraine verergerd wordt door stress. Stress verergert elke klacht, en er is weinig wetenschappelijk bewijs dat stress een oorzaak is van migraine. Wel kan ontspanning na stress een trigger zijn. Dit wordt soms ook bij epilepsie gezien.10
Bekende uitlokkende factoren voor migraine zijn wijn, en dan met name rode wijn, verschillende soorten kaas en chocolade. In wetenschappelijk onderzoek is hier echter weinig van te reproduceren. Het lijkt erop dat er een te grote rol wordt toebedeeld aan voeding bij het uitlokken van een migraineaanval. Wel is er een andere smaakbeleving in de prodromale fase van migraine, en is daar een mogelijke samenhang. Als het eten van een specifiek product direct gevolgd wordt door een migraineaanval, zal een patiënt dit misschien als oorzaak zien, terwijl de oorzaak lag in de veranderde smaakbeleving voorafgaand aan de aanval.
Sport kan een migraineaanval uitlokken. Met name parachutespringen en diepzeeduiken wordt afgeraden. Sommige explosieve sporten, zoals squash of sprinten, kunnen ook een migraineaanval uitlokken. Sport beoefenen in het algemeen kan geen migraine veroorzaken. Wel verergert beweging een al bestaande migraineaanval. Dat is één van de redenen waarom mensen tijdens een aanval het liefst stil in bed liggen.10
Diagnostiek
Een klassieke migraineaanval begint met een aura, waarna een heftige eenzijdige hoofdpijn volgt die vaak gepaard gaat met misselijkheid en braken, en verergert door licht, geluid en activiteit. In figuur 2 zijn voorbeelden te zien van migraine aura’s.
Er zijn echter verschillende varianten: de migraine zonder aura, die vaak rond de menstruatie wordt gezien, een aura dat niet gevolgd wordt door hevige hoofdpijn, basillarismigraine, familiaire hemiplegische migraine, en abdominale migraine bij kinderen. In het boek “Alles over hoofdpijn en aangezichtspijn” van professor Ferrari, dat geschreven is voor patiënten maar ook veel nieuwe informatie voor artsen bevat, wordt dit verder uitgelegd.10

Figuur 2 Voorbeeld(en) van migraine aura’s.
Bij de diagnostiek van hoofdpijn en migraine wordt gebruik gemaakt van de classificatie van de International Headache Society.11 In de NHG-Standaard Hoofdpijn zijn onderstaande diagnostische criteria opgenomen.
Kader 1 Diagnostische criteria voor migraine3
1. Diagnostische criteria van migraine zonder aura:
A. Ten minste 5 aanvallen voldoen aan criteria B-D
B. Duur hoofdpijnaanval 4 tot 72 uur (onbehandeld, of niet succesvol behandeld)
C. Hoofdpijn voldoet aan 2 of meer van de volgende karakteristieken:
- Eénzijdig
- Pulserend
- Matig tot ernstig
- Toename bij lichamelijke inspanning, zoals traplopen, of vermijden van lichamelijke activiteiten
D. Gedurende de hoofdpijn minstens één van de volgende symptomen:
- Misselijkheid en/of braken
- Overgevoeligheid voor licht en geluid
E. Het wordt niet veroorzaakt door een andere aandoening
2. Diagnostische criteria van migraine met aura (migraine with typical aura):
A. Minstens 2 migraineaanvallen voldoen aan criteria B en C
B. Aura bestaat uit visuele, sensore en/of spraak-/taalsymptomen, elk volledig reversibel, maar geen motorische of retinale symptomen of een van de volgende symptomen: dysartrie, vertigo, tinnitus, slechthorendheid, diplopie, ataxie of verminderd bewustzijn (brainstem symptoms)
C. Ten minste 2 van de volgende karakteristieken:
- Ten minste 1 aurasymptoom ontwikkelt zich geleidelijk over ≥5 minuten en/of
2 of meer symptomen treden achtereenvolgend op
- Elk aurasymptoom duurt ≥5 minuten en <60 minuten
- Ten minste 1 aurasymptoom is unilateraal
- Aura gaat gepaard met hoofdpijn of volgt op de aura binnen 60 minuten
D. Het wordt niet veroorzaakt door een andere aandoening. Een TIA is uitgesloten
3. Diagnostische criteria voor chronische migraine:11
A. Hoofdpijn (vergelijkbaar met migrainehoofdpijn of spanningshoofdpijn) op ≥15 dagen/maand, gedurende >3 maanden, en patiënt voldoet aan criteria B en C
B. Ten minste 5 aanvallen voldoen aan diagnostische criteria B-D van migraine zonder aura en/of diagnostische criteria B en C van migraine met aura
C. Op ≥8 dagen/maand, gedurende >3 maanden, voldoen aan ten minste 1 van de volgende karakteristieken:
- Diagnostische criteria C en D van migraine zonder aura
- Diagnostische criteria B en C van migraine met aura
- Patiënt gelooft dat het gaat om migrainehoofdpijn bij aanvang, en het vermindert door een triptaan of ergotamine
D. Niet toe te schrijven aan een andere ICHD-3 diagnose

Figuur 3 Volgorde en duur van verschillende fasen in een migraineaanval.
Bron: LUMC12
In figuur 3 zijn de verschillende fasen van een migraineaanval weergeven. Niet elke migrainepatiënt heeft last van elke fase. Hieronder staan de fasen omschreven met het bijbehorende aantal patiënten dat hier last van heeft.
Bij 15% van de migrainepatiënten is eerst sprake van een prodromale fase. Stemming, smaak en voedselvoorkeur veranderen, patiënten houden vocht vast en gaan minder plassen, worden moe of ervaren geuren anders. Er wordt gedacht dat de relatie die veel mensen tussen bepaalde soorten voeding en migraine leggen, met deze veranderingen te maken heeft.10
Van de migrainepatiënten ervaart 15-25% een aura.3 De aurafase houdt in principe niet langer dan een uur aan, hoewel er uitzonderingen zijn. Bij een uitzonderlijk lange aurafase wordt aangeraden een MRI of CT hersenen te maken, om afwijkingen in de hersenen uit te sluiten.10
De daadwerkelijke migraineaanval ontstaat soms plotseling en heeft soms een aanloopfase. De pijn zit aan één kant van het hoofd, maar kan in de loop van de aanval overgaan naar de andere zijde. De pijn kan ook aan beide kanten zitten. Er is sprake van bewegingspijn en intolerantie voor licht en geluid. Er kan sprake zijn van misselijkheid en (heftig) braken, en duizeligheid en wankel ter been zijn. Ook treedt soms allodynie op, waarbij zachte aanraking van de huid anders wordt ervaren. Dit kan op het hele lichaam voorkomen en geeft een aanwijzing over het werkingsmechanisme van migraine. Bij patiënten met allodynie werkt medicatie het beste als het vóór het optreden van de allodynie wordt gestart.
In de herstelfase is er nog sprake van hele lichte hoofdpijn en er is sprake van vermoeidheid en van concentratieproblemen. De herstelfase duurt 1-2 dagen tot een week.10
Om migraine van andere vormen van hoofdpijn te onderscheiden, kan gebruik gemaakt worden van tabel 1.3 In figuur 4 zijn de verschillende hoofdpijnsoorten met bijbehorende pijnlocatie te zien.
Tabel 1 Onderscheid tussen migraine en andere vormen van hoofdpijn
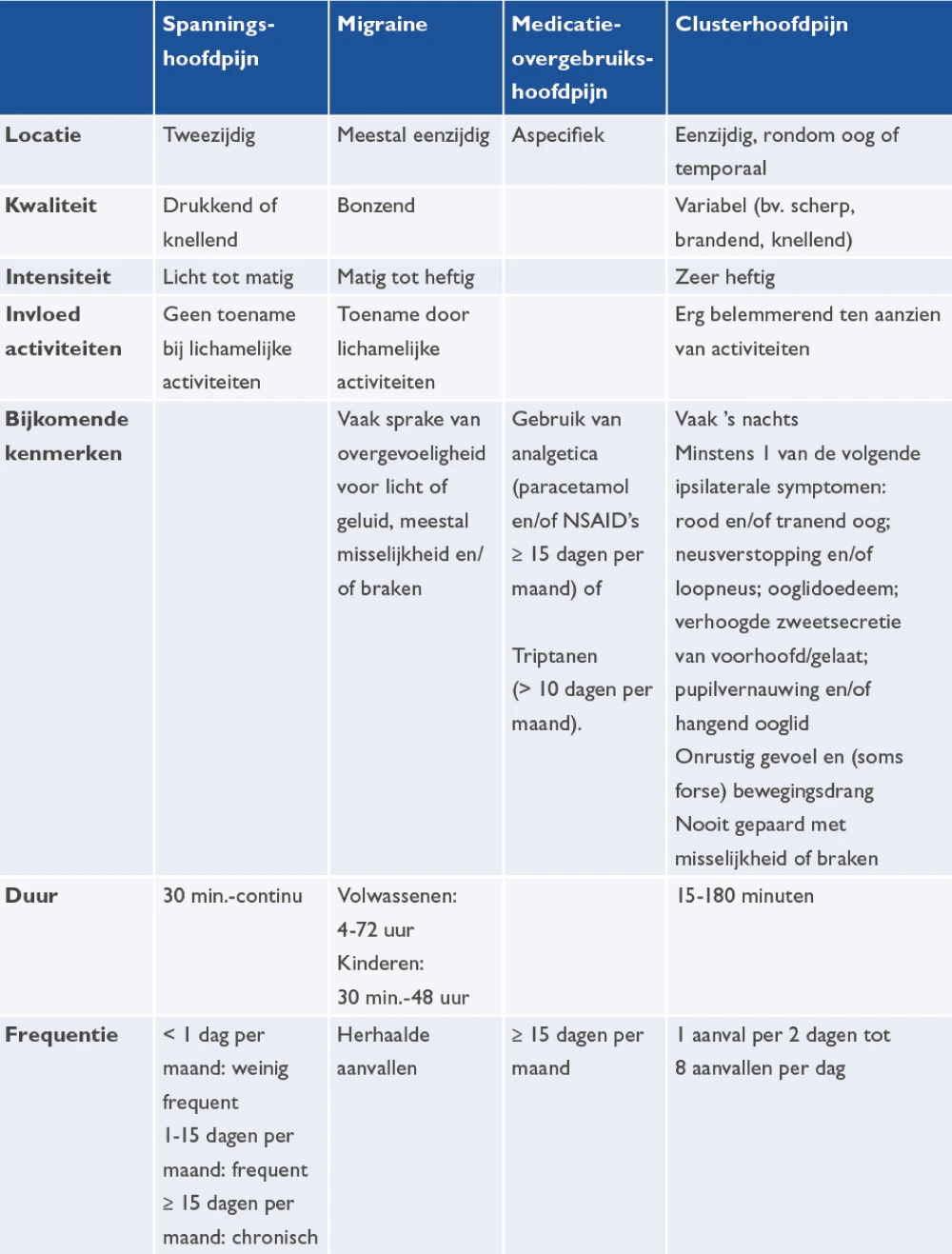
Bron: NHG-Standaard Hoofdpijn3
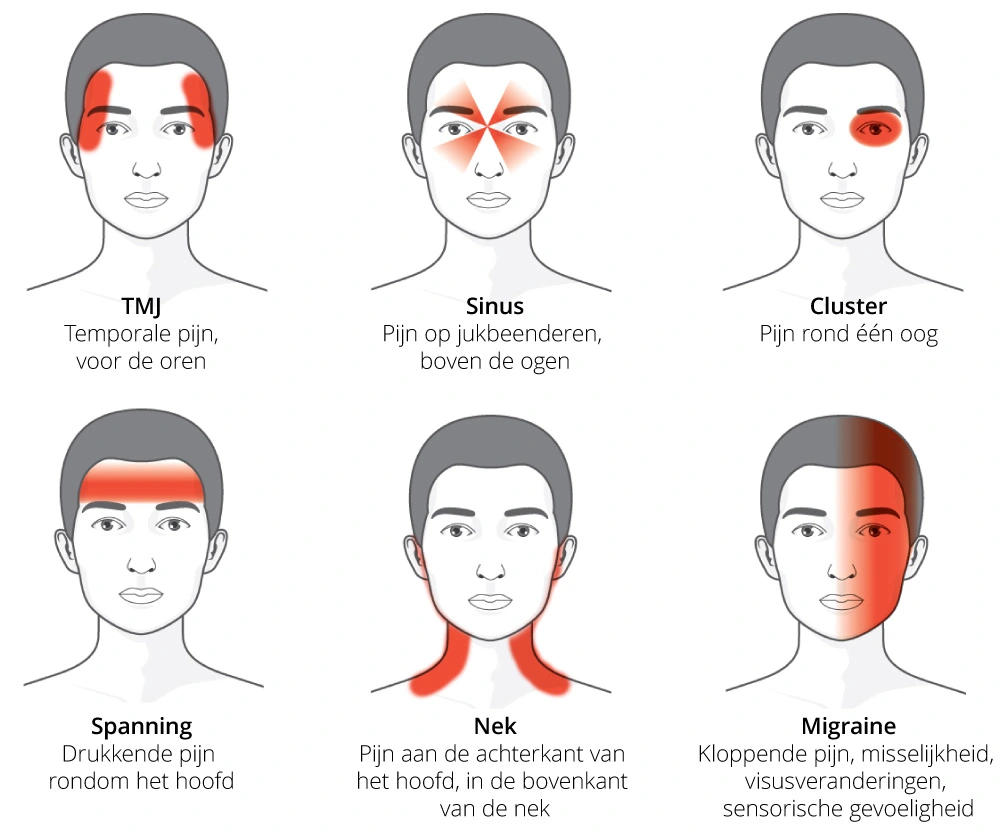
Figuur 4 Verschillende hoofdpijnsoorten met bijbehorende pijnlocatie.
In de meeste gevallen kan een patiënt met migraine goed door de huisarts behandeld worden en is verder beeldvormend onderzoek niet nodig, tenzij er twijfel is aan de diagnose of als er alarmsymptomen zijn.
De NHG-Standaard Hoofdpijn hanteert de overzichten te zien in tabel 2 en 3.3 Bij twijfel van de arts of behoefte aan diagnostische zekerheid van de patiënt kan altijd een neuroloog worden geraadpleegd.
Tabel 2 Ernstige, met hoofdpijn gepaard gaande aandoeningen, waarbij beoordeling van de patiënt op (zeer) korte termijn door de huisarts noodzakelijk is (U1 en U2)
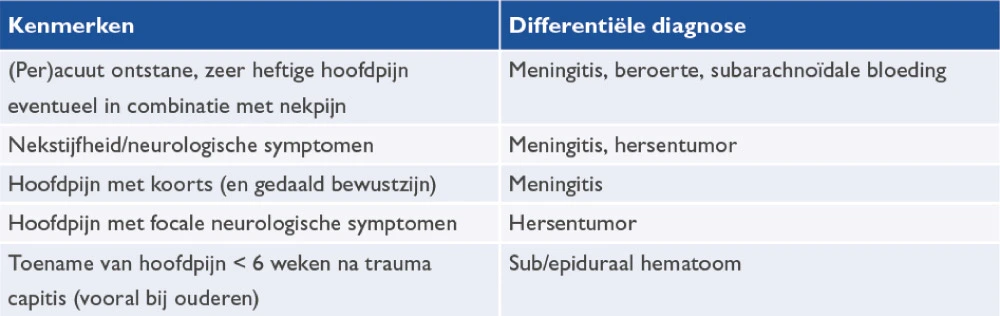
Bron: NHG-Standaard Hoofdpijn3
Tabel 3 Ernstige, met hoofdpijn gepaard gaande aandoeningen, waarbij verwijzing naar de tweede lijn op korte termijn noodzakelijk is
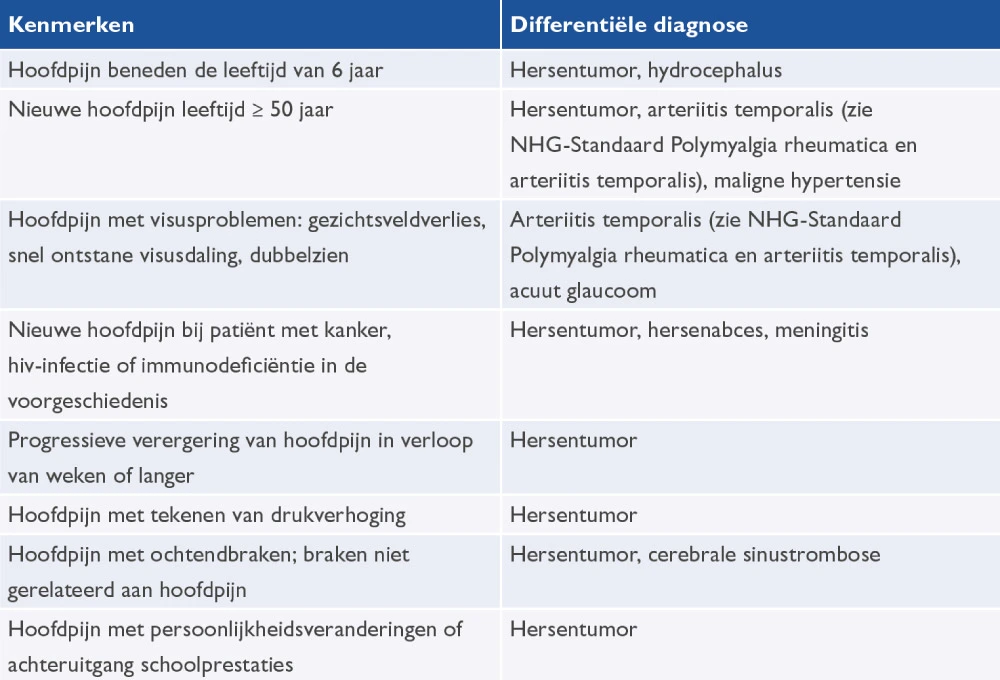
Bron: NHG-Standaard Hoofdpijn3
Behandeling
In de loop der jaren is steeds meer medicatie beschikbaar gekomen voor migraine, zowel op het gebied van aanvalsbehandeling als profylaxe. In dit hoofdstuk worden de standaardbehandelingen, nieuwe middelen en de nieuwste ontwikkelingen besproken.
Aanvalsbehandeling
1. Paracetamol en NSAID’s, eventueel gecombineerd met metoclopramide13
De eerste stap in de aanvalsbehandeling is de eerste stap volgens de WHO-pijnladder: paracetamol oraal of bij misselijkheid rectaal, 1000 mg tot maximaal 4000 mg/dg.
Bij onvoldoende effect bij de maximale dosering paracetamol, op voorwaarde dat er geen contra-indicaties of interacties zijn: NSAID’s, in adequate dosering, bijvoorbeeld naproxen of ibuprofen, oraal of rectaal.
Wanneer paracetamol en NSAID’s onvoldoende effect hebben, kan metoclopramide 10mg worden toegevoegd, oraal 1-3x daags, of 30mg rectaal. Metoclopramide verhoogt de opname van paracetamol en NSAID’s waardoor deze meer effect hebben, en remt de gastrostase die vaak gepaard gaat met migraine.
Wanneer paracetamol en NSAID’s niet helpen, zijn triptanen de volgende stap.
2. Triptanen
Triptanen zijn 5HT1-receptoragonisten. Ze zorgen voor vasoconstrictie van de gedilateerde craniale bloedvaten, blokkeren het pijnsignaal van deze vaten en remmen de steriele ontstekingsreactie van de trigeminus.10,14
Triptanen verschillen in hun farmacokinetische eigenschappen; als het ene triptaan niet werkt, kan en moet een volgend middel geprobeerd worden. De meeste triptanen zijn na ongeveer 30 minuten effectief. De sumatriptaninjectie is het meest effectief, maar minder gemakkelijk in het gebruik. De injectie werkt na 10 tot 15 minuten.
Op dit moment zijn er zeven triptanen beschikbaar in Nederland:14
- Almotriptan
- Eletriptan
- Frovatriptan
- Naratriptan
- Rizatriptan
- Sumatriptan
- Zolmitriptan
De meeste triptanen zijn alleen in orale vorm verkrijgbaar als tablet of smelttablet. Alleen sumatriptan is verkrijgbaar als neusspray, zetpil en als subcutane injectie.
Kader 2 Bijwerkingen triptanen
De meest typerende bijwerkingen volgens het Farmacotherapeutisch Kompas:
Dosisafhankelijk:
- Slaperigheid
- Duizeligheid
- Zwakte
- Misselijkheid
Verder:
- Drukkend gevoel op de borst
- Tintelingen
- Warmtesensaties
- Bij een aanwezige coronaire vaatziekte: beperkt risico op coronaire vasoconstrictie
- Bij gebruik >10 dagen/maand kan medicatieovergebruikshoofdpijn optreden
Omdat de triptanen ingrijpen op het serotoninemetabolisme, is er met name sprake van interacties met antidepressiva en dan vooral met SSRI’s. Bij normaal gebruik (minder dan drie dagen per week) is dit echter alleen bij sumatriptan relevant. Bij overmatig gebruik van triptanen kan het wel een risico vormen!
Profylaxe
Bij meer dan twee aanvallen per maand, kan door de huisarts profylaxe overwogen worden. Wel is het dan verstandig eventueel overgebruik van analgetica (>15 dagen/maand) of triptanen (>10 dagen per maand) af te bouwen of te stoppen.
Sinds de jaren 60 van de vorige eeuw worden bètablokkers gebruikt als profylaxe. Bètablokkers kunnen een reductie van aanvallen geven tot 50%. Het gaat hier om bètablokkers met een lage intrinsieke sympathicomimetische activiteit, zoals propranolol en metoprolol.
- Start met een lage dosis, bijvoorbeeld metoprolol 50 mg mga 1 dd.
- Hoog op per 2 weken, mits de systolische bloeddruk >90 is en de pols >60, tot maximaal 200 mg/dg.
- Zet de behandeling minimaal 6 maanden voort en overleg dan met de patiënt of voortzetting nodig en gewenst is. Handige tools hierbij zijn de MIDAS-vragenlijst en het hoofdpijndagboek.10
Naast bètablokkers zijn er andere mogelijkheden voor profylactische medicatie. Gezien het feit dat dit sterke middelen zijn met veel bijwerkingen, wordt geadviseerd deze behandeling bij de neuroloog te laten plaatsvinden. Bij alle middelen geldt: start low, go slow. Het medicatie-opbouwschema voor volwassenen is te zien in tabel 4.
Tabel 4 Medicatie-opbouwschema bij volwassenen
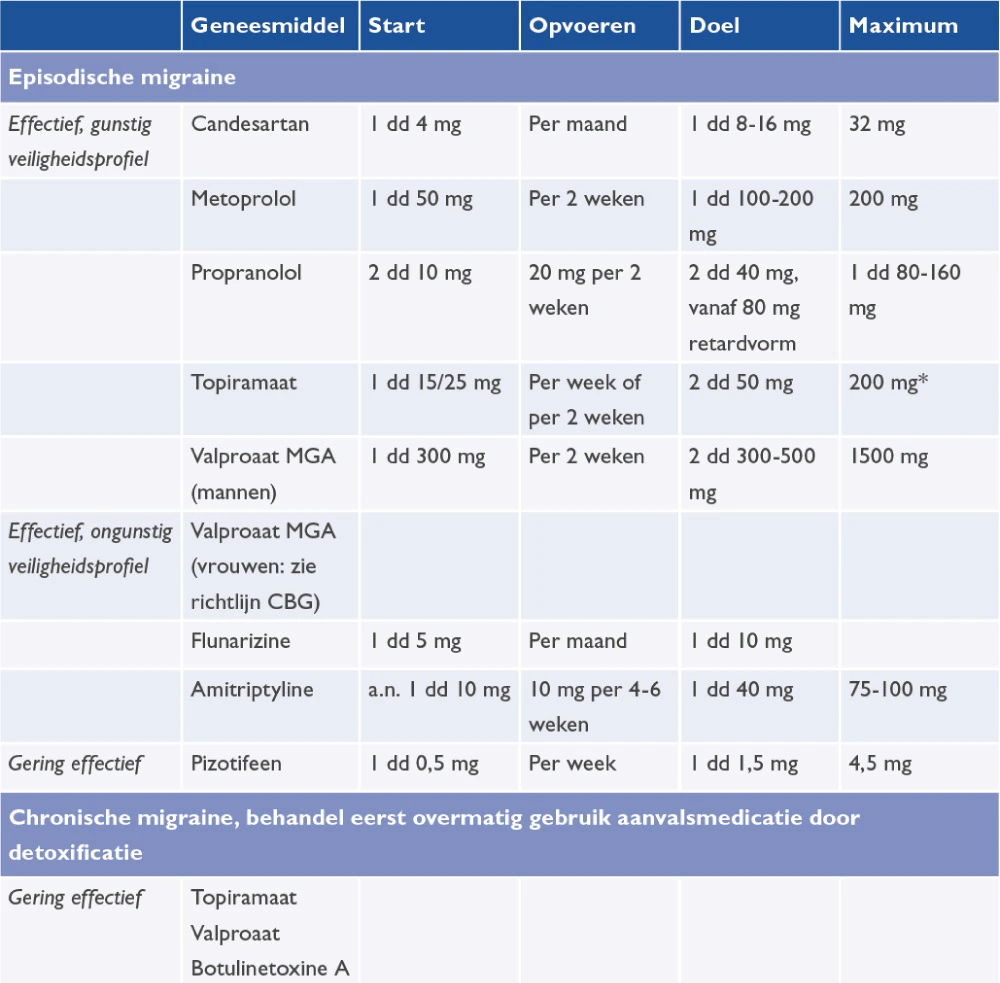
Bron: Nederlandse Vereniging voor Neurologie, 201715
Botox is niet bewezen effectief bij episodische migraine. Bij chronische migraine is een niet klinisch relevant effect van 1-2 dagen vermindering van hoofdpijn gevonden. De indicatie voor botox wordt gesteld door de neuroloog.
Profylaxe bij menstruele migraine
Bij menstruele migraine kan het continu slikken van gecombineerde orale anticonceptie effect hebben. Bij vrouwen met migraine met aura is er echter al een verhoogd risico op een CVA, dat toeneemt bij het slikken van de combinatiepil. Omdat de migraine te maken heeft met de wisselende oestrogeenspiegel, heeft anticonceptie met alleen progestagenen geen effect op migraine.
Profylaxe bij chronische migraine
Bij chronische migraine is het van belang eerst medicatieovergebruik aan te pakken. Topiramaat, valproaat en botuline A zijn gering effectief.15
Nieuwe ontwikkeling: CGRP-antagonisten
CGRP-antagonisten zijn eind 2018 toegelaten door de Europese Commissie en grijpen specifiek aan op het trigeminovasculaire systeem. Voorbeelden zijn erenumab en fremanezumab. CGRP is een vaatverwijdend eiwit dat een rol speelt bij het doorgeven van pijnsignalen. Tijdens migraineaanvallen komt het eiwit vrij in de bloedbaan.
Door blokkeren van het eiwit wordt direct ingegrepen on het mechanisme dat migraine veroorzaakt. Een fase 3 onderzoek van fremanezumab liet een significante daling van het aantal hoofdpijndagen per maand zien. Het percentage patiënten met een vermindering van het aantal hoofdpijndagen per maand van ten minste 50% was 38% in de fremanezumab-kwartaalgroep, 41% in de fremanezumab-maandelijks groep en 18% in de placebogroep. Leverfunctieafwijkingen traden op bij vijf patiënten in elke fremanezumab-groep (1%) en drie patiënten in de placebogroep (<1%).16
Fremanezumab en erenumab zijn monoklonale antilichamen. In onderzoeksverband zijn de meest voorkomende bijwerkingen irritatie op de injectieplaats en lichte leverfunctiestoornissen die reversibel zijn na stoppen. Fremanezumab kost € 5.000 - € 10.000 per jaar per patiënt. Het advies is één injectie per maand bij ten minste vier migrainedagen per maand.
Conclusie
Migraine is een veel voorkomende aandoening die kan leiden tot forse beperkingen in het dagelijks leven. Bovendien geeft migraine met aura een twee keer zo grote kans op een CVA. Gebruik van triptanen, naast paracetamol en NSAID’s, heeft geleidt tot een grote verbetering in de behandeling van migraineaanvallen. Daarnaast zijn er verschillende profylactische middelen op de markt, zowel in de eerste als in de tweede lijn. De nieuwste ontwikkeling is het op de markt komen van monoclonale antilichamen die direct ingrijpen in het ontstaansmechanisme van migraine. Vooralsnog is dit middel alleen beschikbaar als profylaxe bij chronische migraine.
Het is belangrijk migraine te onderscheiden van andere vormen van hoofdpijn en bij twijfel door te verwijzen naar de neuroloog. Samen met de patiënt kan een behandelplan worden opgesteld waarin de voor- en nadelen van verschillende middelen worden afgewogen. Houd daarbij rekening met het feit dat de verschillende triptanen verschillen in farmacokinetische eigenschappen; het heeft altijd zin meerdere triptanen te proberen. Ook is het goed om te kijken naar leefstijl, waarbij vermoeidheid, overmatig gebruik van cafeïne en overmatig gebruik van pijnstillers de belangrijkste triggers zijn van een migraineaanval. De rol van stress en voeding is minder groot dan vaak gedacht. Bij onvoldoende effect van de behandeling in de eerste lijn kan naar de neuroloog verwezen worden.
Casuïstiek
1
Casus I – Migraineaanval rond menstruatie
Casus II – Migraine met toenemende klachten
Casus III – Hevige hoofdpijn en braken
1.1
Tijdens een dienst op de huisartsenpost ziet u Maria Costella, een Spaanse studente van 23 jaar, met hevige hoofdpijn en braken. De anamnese in het Engels is moeizaam, u kunt niet goed vaststellen of ze een aura heeft gehad en of ze vaker migraine heeft gehad. Ze is duizelig en ze klaagt dat ze niet goed kan zien.
1. Wat doet u?
Controleer uw antwoord

Bij een onduidelijke anamnese en onduidelijke voorgeschiedenis is het verstandig om de neuroloog te laten beoordelen of het nodig is om een scan te maken.
1.2
De scan is normaal. U wilt starten met medicatie.
2. Wat zou u voorschrijven?
Controleer uw antwoord

Volgens de richtlijn zou gestart kunnen worden met paracetamol of NSAID’s gecombineerd met een anti-emeticum. Gezien de ernst van de klachten kan ook meteen met een triptaan gestart worden. De aanval is echter al even bezig, dus de ideale periode voor het starten van een triptaan, het begin van de aanval, is al voorbij. Daarom is het mogelijk toch beter een adequate dosis NSAID’s te starten en voor een eventueel volgende aanval een triptaan voor te schrijven.





